À partir de l'article, vous découvrirez les caractéristiques des varices du bassin chez la femme - il s'agit d'une déformation des veines de la région pelvienne avec des troubles circulatoires des organes génitaux internes et externes.
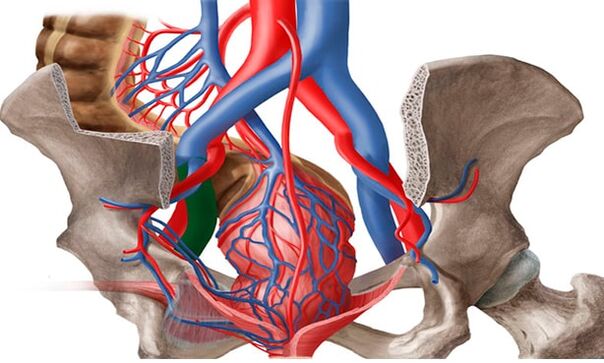
informations générales
Dans la littérature, les varices du bassin sont également appelées « syndrome de congestion pelvienne », « varicocèle chez la femme », « syndrome de douleur pelvienne chronique ». La prévalence des varices du bassin augmente proportionnellement avec l'âge : de 19, 4 % chez filles de moins de 17 ans 80% chez les femmes en périménopause, le plus souvent la pathologie des veines pelviennes pendant la période de reproduction est diagnostiquée chez les patientes âgées de 25 à 45 ans.
Dans l'écrasante majorité des cas (80 %), la transformation des varices affecte les veines ovariennes et s'observe extrêmement rarement (1 %) dans les veines du ligament latum de l'utérus. Selon les approches médicales modernes, la VVMT ne doit pas être traitée tant d'un point de vue gynécologique, mais surtout d'un point de vue phlébologique.
Déclencheurs pathologiques
Sous les varices des organes pelviens chez la femme, les médecins comprennent un changement dans la structure des parois des vaisseaux, caractéristique d'autres types de maladie - affaiblissement, suivi d'un étirement et de la formation de "poches" dans lesquelles le sang stagne. Les cas dans lesquels seuls les vaisseaux des organes pelviens sont touchés sont extrêmement rares. Chez environ 80% des patients, en plus de cette forme, il existe des signes de varices des veines inguinales, vaisseaux des membres inférieurs.
L'incidence des varices pelviennes est plus prononcée chez les femmes. Cela est dû à des caractéristiques anatomiques et physiologiques qui indiquent une tendance à affaiblir les parois des veines :
- les fluctuations hormonales, y compris celles associées au cycle menstruel et à la grossesse ;
- augmentation de la pression dans le bassin, typique de la grossesse;
- Phases de remplissage plus actif des veines avec du sang, y compris les périodes menstruelles cycliques, pendant la grossesse et pendant les rapports sexuels.
Tous ces phénomènes appartiennent à la catégorie des facteurs provoquant des varices. Et ils ne se trouvent que chez les femmes. La plupart des patientes sont confrontées à des varices du bassin pendant la grossesse, car des facteurs provoquants se superposent en même temps. Selon les statistiques, les varices du bassin sont 7 fois moins fréquentes chez les hommes que chez le sexe léger. Ils ont un ensemble plus diversifié de facteurs de provocation :
- hypodynamie - maintien à long terme d'une faible activité physique;
- augmentation de l'activité physique, en particulier en tirant des poids ;
- Obésité;
- Manque de fibres suffisantes dans l'alimentation ;
- processus inflammatoires dans les organes du système génito-urinaire;
- dysfonction sexuelle ou refus manifeste d'avoir des relations sexuelles.
Une prédisposition génétique peut également conduire à une pathologie du plexus du bassin. Selon les statistiques, les varices du périnée et des organes pelviens sont le plus souvent diagnostiquées chez les femmes dont les proches souffrent de cette maladie. Les premiers changements peuvent être observés à l'adolescence pendant la puberté.
Le plus grand risque de développer des varices inguinales chez les femmes avec atteinte des vaisseaux pelviens est observé chez les patients présentant une pathologie veineuse dans d'autres parties du corps. Dans ce cas, nous parlons de faiblesse veineuse congénitale.
Étiopathogenèse
Les proctologues pensent que les principales raisons suivantes contribuent toujours à l'apparition de la VVP : régurgitation valvulaire, obstruction veineuse et changements hormonaux.
Le syndrome de congestion veineuse pelvienne peut se développer en raison de l'absence ou de l'insuffisance congénitale de valves veineuses, révélées par des études anatomiques au siècle dernier, et les données modernes le confirment.
Il a également été constaté que chez 50% des patients, les varices sont de nature génétique. FOXC2 a été l'un des premiers gènes identifiés qui ont joué un rôle clé dans le développement de VVP. Actuellement, la relation entre le développement de la maladie et les mutations géniques (TIE2, NOTCH3), le taux de thrombomoduline et le facteur de croissance transformant β de type 2 a été déterminée. Ces facteurs contribuent à une modification de la structure de la valve elle-même ou de la paroi veineuse - tout cela conduit à la défaillance de la structure de la valve; Élargissement de la veine provoquant une modification de la fonction valvulaire ; au reflux progressif et enfin aux varices.
Un rôle important dans le développement de la maladie peut être joué par la dysplasie du tissu conjonctif, dont la base morphologique est une diminution de la teneur en différents types de collagène ou une violation du rapport entre eux, ce qui entraîne une diminution de la force des veines.
L'incidence de la VVP est directement proportionnelle à la quantité de changements hormonaux qui sont particulièrement prononcés pendant la grossesse. Chez la femme enceinte, la capacité des veines pelviennes augmente de 60% en raison de la compression mécanique des vaisseaux pelviens par l'utérus enceinte et de l'effet vasodilatateur de la progestérone. Cette dilatation veineuse persiste pendant un mois après l'accouchement et peut entraîner une défaillance de la valve veineuse. De plus, pendant la grossesse, la masse de l'utérus augmente, sa position change, ce qui conduit à l'expansion des veines ovariennes, suivie d'une congestion veineuse.
Les facteurs de risque comprennent également l'endométriose et d'autres maladies inflammatoires de l'appareil reproducteur féminin, la thérapie aux œstrogènes, les conditions de travail défavorables pour les femmes enceintes, y compris les travaux physiques pénibles et les postures forcées prolongées (assise ou debout) pendant la journée de travail.
La formation de varices dans le bassin est également facilitée par les caractéristiques anatomiques de l'écoulement des veines du bassin. Le diamètre des veines ovariennes est généralement de 3 à 4 mm. La veine ovarienne longue et fine rejoint la veine rénale gauche à gauche et la veine cave inférieure à droite. Habituellement, la veine rénale gauche se situe devant l'aorte et derrière l'artère mésentérique supérieure. L'angle physiologique entre l'aorte et l'artère mésentérique supérieure est d'environ 90°.
Cette position anatomique normale empêche la compression de la veine rénale gauche. En moyenne, l'angle entre l'aorte et l'artère mésentérique supérieure chez les adultes est de 51 ± 25 °, chez les enfants - 45, 8 ± 18, 2 ° chez les garçons et 45, 3 ± 21, 6 ° chez les filles. Une diminution de l'angle de 39, 3 ± 4, 3° à 14, 5° entraîne une compression aortomésentérique ou un syndrome du casse-noix. C'est ce qu'on appelle le syndrome antérieur, ou vrai casse-noix, qui a la plus grande signification clinique. Le syndrome du casse-noisette postérieur survient rarement chez les patients présentant une disposition rétroaortique ou annulaire de la veine rénale gauche distale. Une obstruction du lit veineux proximal entraîne une augmentation de la pression dans la veine rénale, ce qui conduit à la formation d'un reflux réno-varial dans la veine ovarienne gauche avec le développement d'une insuffisance veineuse pelvienne chronique.
Le syndrome de May-Turner - compression de la veine iliaque commune gauche par l'artère iliaque commune droite - est également l'un des facteurs étiologiques des varices du bassin. Il survient dans pas plus de 3% des cas, plus souvent chez les femmes. Actuellement, avec l'introduction des techniques de radiothérapie et d'imagerie endovasculaire dans la pratique, cette pathologie devient de plus en plus courante.
classification
Les varices sont divisées sous les formes suivantes:
- Le principal type de varices : une augmentation des vaisseaux sanguins du bassin. La raison en est une insuffisance valvulaire de 2 types : acquise ou congénitale.
- La forme secondaire d'épaississement des veines pelviennes est diagnostiquée exclusivement avec des pathologies gynécologiques (endométriose, néoplasmes, polykystes).
Les varices du bassin se développent progressivement. Dans la pratique médicale, il y a plusieurs étapes importantes dans le développement de la maladie. Ils diffèrent en fonction de la survenue des complications et de la propagation de la maladie :
- Premier degré. Les modifications de la structure des valves de la veine ovarienne peuvent être héréditaires ou acquises. La maladie se caractérise par une augmentation du diamètre des veines jusqu'à 5 mm. L'ovaire gauche a un élargissement prononcé dans les parties externes.
- Second degré. Ce degré est caractérisé par la propagation des pathologies et des dommages à l'ovaire gauche. Les veines de l'utérus et de l'ovaire droit peuvent également être dilatées. Le diamètre d'expansion atteint 10 mm.
- Troisième degré. Le diamètre des veines augmente jusqu'à 1 cm, l'expansion des veines est observée également sur les ovaires droit et gauche. Cette étape est due à des phénomènes pathologiques de nature gynécologique.
Il est également possible de classer la maladie en fonction de la cause principale de son développement. Il existe un degré primaire, dans lequel l'expansion est causée par un dysfonctionnement des valves veineuses, et un degré secondaire, qui est le résultat de maladies féminines chroniques, de processus inflammatoires ou de complications de nature oncologique. Le degré de la maladie peut varier en fonction de la caractéristique anatomique qui indique la localisation de la maladie vasculaire :
- Abondance intra-caste.
- Vulve et périnéale.
- Formes combinées.
Symptômes et manifestations cliniques
Chez la femme, les varices pelviennes s'accompagnent de symptômes sévères mais non spécifiques. Souvent, les manifestations de cette maladie sont considérées comme des signes de maladies gynécologiques. Les principaux symptômes cliniques des varices dans l'aine chez les femmes avec atteinte des vaisseaux pelviens sont :

- Douleurs non menstruelles dans le bas-ventre. Leur intensité dépend du stade de la lésion veineuse et de l'étendue du processus. Une douleur périodique et légère qui s'étend dans le bas du dos est caractéristique du 1er degré des varices du petit bassin. Dans les stades ultérieurs, il est ressenti dans l'abdomen, le périnée et le bas du dos et est long et intense.
- Écoulement visqueux abondant. La soi-disant leucorrhée n'a pas d'odeur désagréable et ne change pas de couleur, ce qui indiquerait une infection. Dans la deuxième phase du cycle, la quantité de décharge augmente.
- Augmentation des symptômes du syndrome prémenstruel et de la dysménorrhée. Avant même le début des règles, la douleur chez la femme augmente, jusqu'à l'apparition de difficultés à marcher. Pendant les saignements menstruels, il peut devenir insupportable et se propager à toute la région pelvienne, au périnée, au bas du dos et même aux cuisses.
- Un autre signe caractéristique des varices dans la région de l'aine chez les femmes est l'inconfort pendant les rapports sexuels. Elle peut être ressentie dans la vulve et le vagin et se caractérise par une douleur sourde. Il peut être observé à la fin des rapports sexuels. De plus, la maladie est associée à une augmentation de l'anxiété, de l'irritabilité et des sautes d'humeur.
- Comme pour les varices du bassin chez l'homme, chez la partie féminine des patients présentant un tel diagnostic, l'intérêt pour le sexe disparaît progressivement. La cause du dysfonctionnement est à la fois un inconfort constant et une diminution de la production d'hormones sexuelles. L'infertilité peut survenir dans certains cas.
Diagnostic instrumental
Le diagnostic et le traitement des varices sont effectués par un phlébologue, un chirurgien vasculaire. Actuellement, le nombre de cas de détection de VVP dus aux nouvelles technologies a augmenté. Les patients atteints de DPC sont examinés en plusieurs étapes.
- La première étape est un examen de routine par un gynécologue: anamnèse, examen manuel, examen échographique des organes pelviens (pour exclure d'autres pathologies). Sur la base des résultats, un examen par un proctologue, un urologue, un neurologue et un autre spécialiste connexe est également prescrit.
- Si le diagnostic n'est pas clair mais que le VVPT est suspecté, une angioscanner échographique (USAS) des veines pelviennes est réalisée au cours de la deuxième étape. Il s'agit d'une méthode non invasive et hautement informative de dépistage diagnostique qui est utilisée chez toutes les femmes chez lesquelles on soupçonne une VVPT. Si on croyait auparavant qu'il suffisait d'examiner uniquement les organes pelviens (l'examen des veines était considéré comme difficile d'accès et facultatif), alors l'examen échographique des veines pelviennes est désormais une procédure d'examen obligatoire. À l'aide de cette méthode, il est possible de déterminer la présence de varices du bassin en mesurant le diamètre, la vitesse du flux sanguin dans les veines et en préliminaire le principal mécanisme pathogénique - la défaillance des veines ovariennes ou l'obstruction veineuse . Il est également utilisé pour évaluer de manière dynamique la gestion conservatrice et chirurgicale du VVPT.
- La recherche est effectuée par voie transvaginale et transabdominale. Les veines du paramètre, le plexus inguinal et les veines utérines sont représentées par voie transvaginale. Selon divers auteurs, le diamètre des vaisseaux aux emplacements précités est de 2, 0 à 5, 0 mm (en moyenne 3, 9 ± 0, 5 mm), soitH. pas plus de 5 mm, et le diamètre moyen des veines arquées est de 1, 1 ± 0, 4 mm. Les veines de plus de 5 mm de diamètre sont considérées comme dilatées. La veine cave inférieure, la veine iliaque, la veine rénale gauche et les veines ovariennes sont examinées par voie transabdominale afin d'exclure les masses thrombotiques et la compression extravasculaire. La longueur de la veine rénale gauche est de 6 à 10 mm et sa largeur moyenne de 4 à 5 mm. Normalement, la veine rénale gauche est quelque peu aplatie là où elle passe au-dessus de l'aorte, mais une réduction de son diamètre transversal de 2 à 2, 5 fois se produit sans accélération significative du flux sanguin, ce qui entraîne un écoulement normal sans augmentation de la pression dans la préténose assure zone. Avec une sténose veineuse sur fond de compression pathologique, il existe une diminution significative du diamètre - de 3, 5 à 4 fois et une accélération du flux sanguin - supérieure à 100 cm / s. La sensibilité et la spécificité de cette méthode sont respectivement de 78 et 100. %.
- L'examen des veines ovariennes fait partie de l'examen obligatoire des veines pelviennes. Ils sont situés le long de la paroi abdominale antérieure, le long du muscle droit de l'abdomen, légèrement à côté des veines et des artères pelviennes. Un diamètre supérieur à 5 mm en présence d'un flux sanguin rétrograde est considéré comme un signe d'insuffisance veineuse ovarienne dans l'USAS. Pour un examen complet, la prévention des récidives et des tactiques de traitement correctes, il est nécessaire de procéder à une échographie des veines des membres inférieurs, du périnée, de la vulve, de l'intérieur de la cuisse et de la région des fesses.
- Le développement de la technologie médicale a conduit à l'utilisation de nouvelles méthodes de diagnostic. Dans la troisième étape, après le diagnostic par échographie, des méthodes de diagnostic par rayonnement sont utilisées pour le confirmer.
- La phlébographie pelvienne avec ovarcographie radio-opaque sélective bilatérale est l'une des méthodes de diagnostic radio-invasives qui n'est pratiquée qu'en milieu hospitalier. Cette méthode a longtemps été considérée comme le "gold standard" diagnostique pour évaluer la dilatation et pour détecter l'insuffisance des valves cardiaques dans les veines pelviennes. L'essence de la méthode est l'introduction d'un agent de contraste sous le contrôle d'un appareil à rayons X à travers un cathéter installé dans l'une des veines principales (veines jugulaires, brachiales ou fémorales) jusqu'aux veines pelviennes, rénales et ovariennes. Cela permet d'identifier les variantes anatomiques de la structure des veines ovariennes, de déterminer le diamètre des veines gonadiques et pelviennes.
- Le contraste rétrograde des veines gonadiques au niveau du test de Valsalva sert de signe angiographique pathognomonique de votre insuffisance valvulaire avec visualisation d'une forte expansion ou tortuosité. C'est la méthode la plus précise pour détecter le syndrome de May-Turner, les modifications post-thrombophlébitiques de l'os iliaque et de la veine cave inférieure.
- Lorsque la veine rénale gauche est comprimée, des collatérales veineuses périrénales avec un flux sanguin rétrograde dans les veines gonadiques et une stagnation du produit de contraste dans la veine rénale sont trouvées. La méthode mesure le gradient de pression entre le rein gauche et la veine cave inférieure. Habituellement, c'est 1 mm Hg. Art. ; Pente égale à 2 mm Hg. Art. , Peut suggérer une légère compression ; avec une pente >3 mm Hg. Art. Le syndrome de compression aorto-mésentérique avec hypertension dans la veine rénale gauche et un gradient > peut être diagnostiqué5 mm Hg. Art. est considérée comme une sténose hémodynamiquement significative de la veine rénale gauche. La détermination du gradient de pression est un élément important du diagnostic, car en fonction de ses valeurs, différentes interventions chirurgicales sont prévues sur les veines du petit bassin, ce qui est très important dans les conditions modernes. Actuellement, cette étude (avec un gradient de pression normal) peut être utilisée à des fins thérapeutiques - pour l'embolisation des veines ovariennes.
- La prochaine méthode d'irradiation est la tomodensitométrie par émission des veines pelviennes avec des érythrocytes marqués in vitro. Il se caractérise par le dépôt d'érythrocytes marqués dans les veines pelviennes et la visualisation des veines gonadiques, permet l'identification des varices du petit bassin et des veines ovariennes dilatées dans différentes positions, le degré de congestion des veines pelviennes, le retour du sang des veines pelviennes aux veines saphènes des jambes et du périnée. Habituellement les veines ovariennes ne sont pas contrastées, l'accumulation du radiopharmaceutique dans le plexus veineux n'est pas observée. Pour une évaluation objective du degré de congestion veineuse dans le petit bassin, le coefficient de congestion veineuse dans le bassin est calculé. Cependant, cette méthode présente également des inconvénients: caractère invasif, résolution spatiale relativement faible, impossibilité de déterminer avec précision le diamètre des veines, elle n'est donc pas si largement utilisée en clinique pour le moment.
- L'examen vidéo laparoscopique est un outil précieux pour évaluer les personnes non diagnostiquées. Combiné à d'autres méthodes, il peut aider à identifier les causes de la douleur et à prescrire le bon traitement. Avec les varices du petit bassin dans la région ovarienne, le long des ligaments ronds et larges de l'utérus, les veines peuvent être visualisées sous la forme de vaisseaux cyanosés et dilatés avec une paroi amincie et tendue. Les facteurs suivants limitent significativement l'utilisation de cette méthode : la présence de tissu adipeux rétropéritonéal, la capacité d'évaluer les varices dans une zone limitée et l'impossibilité de déterminer le reflux par les veines. À l'heure actuelle, l'utilisation de cette méthode est justifiée sur le plan diagnostique si une douleur multifocale est suspectée. Dans 66 % des cas, la laparoscopie permet de visualiser les causes de la DPC, par exemple des foyers endométriaux ou des adhérences.
Caractéristiques de la thérapie
Pour le traitement complet des varices pelviennes, une femme doit suivre toutes les recommandations du médecin et également modifier son mode de vie. Tout d'abord, vous devez faire attention aux charges, si elles sont trop élevées, elles doivent être réduites, si le patient mène une vie trop sédentaire, fait du sport, marche plus souvent, etc.
Il est fortement conseillé aux patients présentant des varices de modifier leur alimentation pour consommer le moins possible de malbouffe (frites, fumées, en grande quantité sucrées, salées…), d'alcool, de caféine. Il vaut mieux privilégier les légumes et les fruits, les produits laitiers et les céréales.
Les médecins prescrivent également aux patients atteints de varices de porter des vêtements de compression pour la prophylaxie de l'évolution de la maladie et à des fins médicales.
Des médicaments
La thérapie ERCT comprend plusieurs points importants :
- se débarrasser du reflux de sang veineux;
- Soulager les symptômes de la maladie;
- Stabilisation du tonus vasculaire ;
- amélioration du flux sanguin vers les tissus.
Les préparations pour les varices doivent être effectuées en cours. Le reste des médicaments, qui jouent le rôle d'analgésiques, ne peut être bu que lors d'une crise douloureuse. Pour un traitement efficace, le médecin prescrit souvent les médicaments suivants:
- Phléboprotecteurs;
- Préparations enzymatiques;
- médicaments qui soulagent les processus inflammatoires avec varices;
- Comprimés pour améliorer la circulation sanguine.
Traitement opératoire
Il convient de noter que les méthodes de traitement conservatrices donnent des résultats vraiment visibles, en particulier dans les premiers stades des varices. Dans le même temps, le problème peut être fondamentalement résolu et la maladie ne peut être complètement éliminée que par la chirurgie. En médecine moderne, il existe de nombreuses variantes du traitement chirurgical des varices. Considérez les types d'opérations les plus courants et les plus efficaces :
- Embolisation de veines dans les ovaires ;
- Sclérothérapie;
- plastique des ligaments utérins;
- Enlèvement des veines élargies par laparoscopie ;
- Clipping des veines du petit bassin avec des clips médicaux spéciaux (clipsage);
- Crossctomy - ligature veineuse (prescrite si, en plus des organes pelviens, les vaisseaux des membres inférieurs sont touchés).
Pendant la grossesse, seul un traitement symptomatique des varices du bassin est possible. Nous recommandons le port de collants de contention et la prise de médicaments phlébotoniques sur recommandation d'un chirurgien vasculaire. Au trimestre II-III, une phlébosclérose des varices du périnée peut être réalisée. S'il existe un risque élevé d'hémorragie lors d'un accouchement spontané dû à des varices, le choix se porte en faveur d'un accouchement chirurgical.
thérapie physique
Le système d'activité physique pour le traitement des varices chez une femme consiste en des exercices:
- "Bicyclette". Nous nous allongeons sur le dos, jetons nos mains derrière nos têtes ou les plaçons le long du corps. Nous levons nos jambes et faisons des mouvements circulaires avec elles, comme si nous marchions sur un vélo.
- "Bouleau". Nous nous asseyons face vers le haut sur n'importe quelle surface dure et confortable. Soulevez vos jambes et démarrez-les doucement derrière votre tête. Soutenez votre région lombaire avec vos mains et posez vos coudes sur le sol, en redressant lentement vos jambes et en soulevant votre corps.
- "Ciseaux". La position de départ est sur le dos. Soulevez légèrement vos jambes fermées du sol. Nous écartons les membres inférieurs sur les côtés, les ramenons et répétons le processus.
Complications possibles
Pourquoi les varices pelviennes sont-elles dangereuses? Les conséquences suivantes de la maladie sont souvent enregistrées :
- Inflammation de l'utérus, de ses appendices;
- saignements utérins ;
- Anomalies dans le travail de la vessie;
- la formation de thrombose veineuse (un petit pourcentage).
prophylaxie
Pour que les varices du petit bassin disparaissent le plus rapidement possible et que la pathologie des organes pelviens ne se reproduise pas à l'avenir, il convient de suivre des règles préventives simples:
- effectuer des exercices de gymnastique quotidiennement;
- Prévenir la constipation ;
- observer un schéma nutritionnel, qui doit inclure des fibres végétales ;
- ne restez pas longtemps dans une position;
- prendre une douche de contraste du périnée;
- Pour que les varices n'apparaissent pas, il est préférable de porter des chaussures et des vêtements particulièrement confortables.
Les mesures préventives visant à réduire le risque de développement et de progression des varices dans le bassin se limitent principalement à la normalisation du mode de vie.




































